来源:东仁医学
前言
人类目前已经发现了100多种遗传性癌症综合征,其中许多都存在明确的致癌胚系突变。在易患癌症家庭中进行的观察性研究,使临床医生、分子遗传学家和基因顾问能够确定哪些人终生面临巨大的癌症风险,并提供癌症预防监测,而没有发生致病性突变的家庭成员与一般人群面临同样的与综合症相关的癌症风险。常见的遗传性肿瘤综合征包括视网膜母细胞瘤,BRCA相关的乳腺癌和卵巢癌综合征,李-佛美尼综合症,家族性腺瘤性息肉病,遗传性非息肉病性结直肠癌,遗传性弥漫性胃癌等。本文主要介绍遗传性非息肉病性结直肠癌(HNPCC),2010年后国际上不再使用HNPCC这个名称,统称为林奇综合征(lynch syndrome)。
林奇综合征的历史
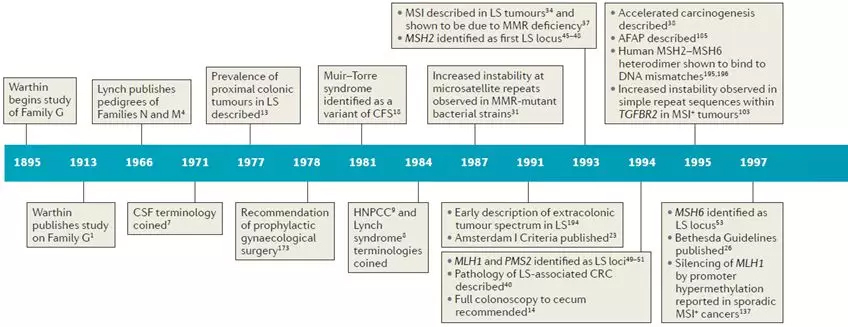
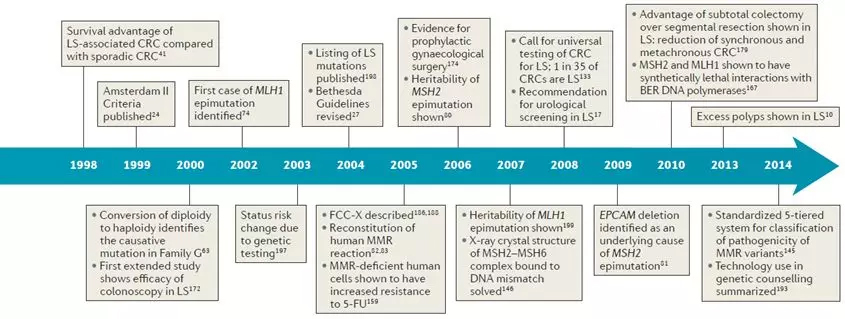
林奇综合征的历史起源于1895年,由世界著名的密歇根大学病理学家 Warthin 博士所发现。Warthin的女裁缝把自己的抑郁症归咎于家人多次死于癌症,特别是结直肠癌、胃癌和子宫癌。Warthin被她深深打动,开始记录她的医疗和癌症家族史,以及家族中癌症的病理学发现。他收集了她的家谱,称之为G家族,还有另外两个来自密歇根大学医学院记录的易患癌症的家系,并在1913年发表了他的发现。关于G家族的报告是对癌症家族聚集性的最早全面记录的观察之一,这为发现癌症和现在称为林奇综合征的遗传基础奠定了基础。1962年,林奇在内科实习期间,遇到了一位来自内布拉斯加州的病人,他的家族病史与Warthin的女裁缝相似。这个先证者从震颤性谵妄中恢复过来,告诉林奇他喝酒是因为他确信他会死于大肠癌,因为家里的“每个人”都死于这种疾病。林奇发现这个人的家庭历史显示了过多的 CRC 案件。他立即把注意力集中在家族性腺瘤性息肉病上,因为到目前为止,这是CRC倾向家庭中最受欢迎的诊断。然而,密切审查医疗和病理记录后,发现其家庭成员未能显示多发性结肠腺瘤的证据,而这是FAP的一个标志。因此,林奇质疑这可能是一个未被描述的综合征,具有CRC易感性的分离模式,符合常染色体显性遗传传递模式,但没有发现多个结肠腺瘤。不久之后,在这个家族中发现了其它癌症,特别是子宫内膜癌,林奇称之为N家族。之后经历种种研究,在1984年,该综合征使用遗传性非息肉病性结直肠癌(HNPCC)为描述术语以区分于息肉性结直肠癌(FAP)。不过,研究者已经证明HNPCC是用词不当,这个术语是不准确的,现在这种癌症易感综合症被称为林奇综合征。
林奇综合征的定义
那么,到底什么是林奇综合征?遗传性结直肠癌临床诊治和家系管理中国专家共识给林奇综合征的定义是这样的:这是一种常染色体显性遗传肿瘤综合征,可引起结直肠及其他部位(包括子宫内膜、卵巢、胃、小肠、肝胆、上尿道、脑和皮肤等)患肿瘤,其风险高于正常人群。文献报道,林奇综合征患者占结直肠癌患者的3%左右,占子宫内膜癌患者的2%左右。目前已证实的相关致病基因为MMR家族中的MLH1、MSH2、MSH6或PMS2基因,此外,EPCAM基因缺失导致MSH2启动子高度甲基化,引起MSH2基因沉默,导致林奇综合征。MLH1和MSH2是最主要的相关基因,其胚系突变占所有林奇综合征基因突变的60%-80%。
诊断标准
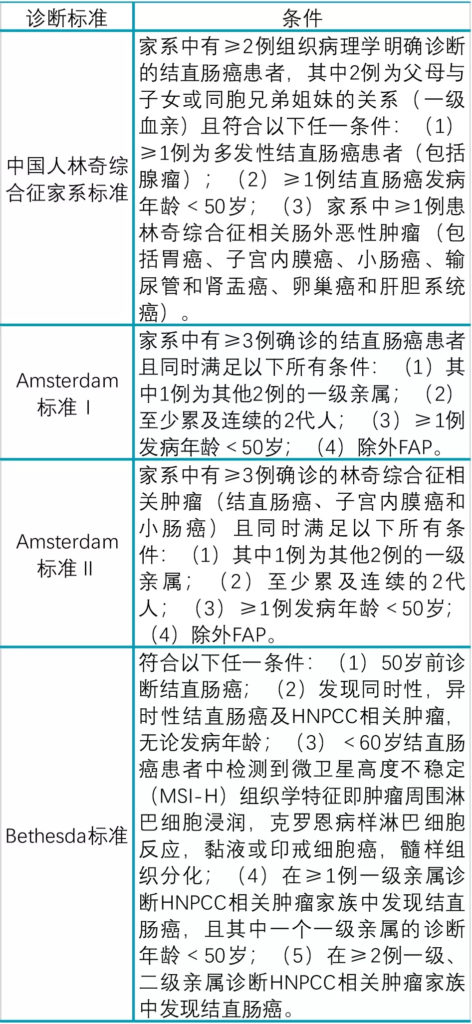
在林奇综合征(LS)相关肿瘤中检测MSI和使用IHC检测MMR蛋白的表达已经彻底改变了LS的诊断。随着2004年Bethesda指南的修订,对癌症事件进行更多的基于人群的检测变得越来越重要。林奇综合征既往的临床诊断主要依赖于家族史,迄今为止,有四个不同的筛查标准,具体见下表(figure2)。
关于分子诊断,NCCN指南推荐对所有新诊断结直肠癌患者进行肿瘤组织4个MMR蛋白(MSH2,MSH6,PMS2,MLH1)免疫组织化学或微卫星不稳定检测来进行初筛。对于经免疫组织化学检测确定的dMMR患者,建议进一步检测蛋白表达缺失基因的胚系突变。对于经MSI方法确定的dMMR患者,建议进行MSH2,MSH6,PMS2,MLH1和EPCAM五个基因的胚系突变检测。
预防
很多已发表的指南建议林奇综合征患者每1-2年进行一次结肠镜检查。通常认为,在林奇综合征的情况下,肿瘤性病变可以在较短的时间内从良性腺瘤转变为癌症,但没有直接证据证明这一点。Burn等人的一项初步研究发现,阿司匹林在预防LS期结肠腺瘤和CRC方面无效。但随着随访时间的延长,对息肉和大肠癌的预防作用开始显现。这些发现与小鼠的观察结果是一致的,小鼠的观察结果表明阿司匹林和一氧化氮阿司匹林(一种阿司匹林衍生物)可以延长寿命,并延缓MSI肠道肿瘤模型的肿瘤发生。来自CCFR的观察数据同样表明阿司匹林和布洛芬对林奇综合征的个体有预防作用。研究者还调查了外源性孕激素对女性林奇综合征患者的子宫内膜癌风险的预防作用。不过这些研究没有明确的说明孕激素对林奇综合征的化学预防结果,但是数据表明这些药物值得在这个人群中做进一步调查。
治疗
尽管在诊断和筛查方面取得了进展,一部分患有林奇综合症的个体仍然会发展成癌症。对于林奇综合征相关的早期 CRCs,手术切除是主要的治疗方法。主要的手术选择包括全腹结肠切除术或每年或半年进行一次的结肠镜监视节段性切除术。虽然次全结肠切除术或全结肠切除术是目前首选的建议,但是关于手术范围的决定应该考虑到病人额外癌症的风险,额外切除手术的风险,以及病人的偏好。数据表明,以5-Fu为基础的辅助化疗并不能提供生存获益。在以5-Fu为基础的辅助化疗的随机试验中,对Ⅱ期或Ⅲ期结肠癌患者的研究证实了这种益处的缺乏。因此,已发表的指南建议不要对MSI Ⅱ期结肠癌进行辅助化疗。另外,一项对433例Ⅱ期或Ⅲ期dMMR患者的回顾性研究发现,与单纯手术相比,以奥沙利铂为基础的辅助治疗提高了无病生存率。虽然化学治疗仍然是晚期 CRC 的主要治疗手段,但有效的免疫治疗药物的引入是近年来主要的变化。pembrolizumab和nivolumab 都被添加到NCCN指南中,作为 MSI 转移性 CRCs 的二线或后续治疗使用。
参考文献:
1: Lynch HT, Snyder CL, Shaw TG, et al. Milestones of Lynch syndrome: 1895-2015. Nat. Rev. Cancer 2015 03;15(3).
2: Boland PM, Yurgelun MB, Boland CR. Recent progress in Lynch syndrome and other familial colorectal cancer syndromes. CA Cancer J Clin 2018 05;68(3).
